”歯髄”(しずい)を残そう!!
歯髄(神経と血管)に達するような大きな虫歯でも,歯髄を取らずに残せる場合が多くあります。
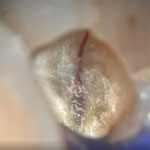
症例0
写真はすべてミラー像です。上顎左側側切歯遠心面の大きな虫歯です。エキスカで丁寧に軟化象牙質を除去していくと、歯髄腔まで本当に皮一枚になりました。血流が見えるようです。エキスカから伝わる組織の硬軟の感覚と対物-接眼レンズからの像が ”皮一枚”を達成できたと思います。皮一枚ですが、硬組織は残っていますので、ティース・プライマーを塗布し、スーパーボンド・ラジオオペークとバルクベースにて覆髄をしました。もちろん、1ケ月後の歯髄診でも陽性反応を示し、歯髄は生きています。
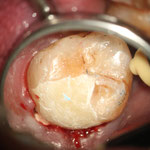
症例1
明らかに大きな虫歯で、虫歯(軟化象牙質)を丁寧に除去しているうちに、歯髄(神経と血管)が露出しましたが、その後、適切なセメントやシーリング剤を用いて、歯髄を除去せずに(根管治療をせずに)保存することができました。
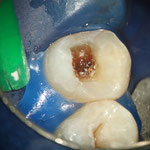
症例2
他院では抜歯と診断された歯ですが、それも間違えではありません。しかし、歯肉圧排をしたりすれば、保存できる可能性があることも多くあります。最初の状態ではラバーダム施すことが困難です。虫歯を除去中に歯髄の一部が露出しましたが、隔壁を作製し、防湿ができる環境を作って、歯髄を除去せずに保存できました。
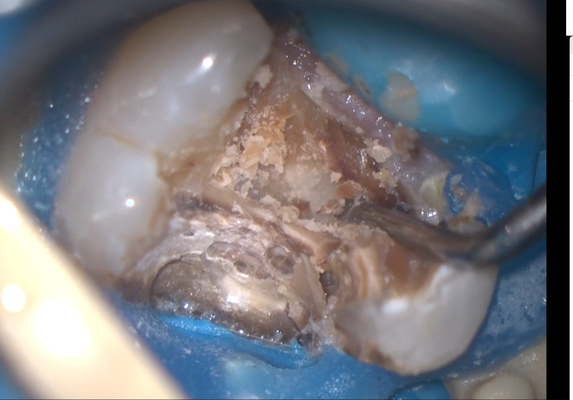
症例3
クラウンを外すと、歯肉縁下までの大きな虫歯が確認できます。ラバーダムができないので、簡易防湿を行い、歯肉溝からの浸出液の侵入を防ぎます。隣の歯の間にまたがる虫歯ですが、丁寧に軟化象牙質を除去します。歯髄の露出はありましたが、特殊なセメントで緊密にシール(絆創膏みたいなもの)します。歯髄を除去せずにすみました。
症例4
一番左の写真で、どこに虫歯があるかわかるでしょうか?虫歯の進展度を知るためにはレントゲンは欠かせませんが、レントゲンを撮影しなくても、自然光に近い明るい視野の下で、拡大してじっくり観察すれば、早期発見、早期治療に最も役立つのが顕微鏡です。これも当院のベテラン衛生士が最初に気付いた虫歯です。自覚症状がでてからでは、歯髄を保存できる可能性が低くなってしまいます。この症例も、歯髄を除去ぜす(根管治療をしないで)保存できました。
自然光に近い明るい光の下で、拡大して、じっくり観察しなければ、早期に発見出来ない虫歯が多いのです。
症例5
下顎の犬歯。
ラバーダムを装着できるか否かは、治療結果を大きく左右します。
このように大きな虫歯でも、丁寧に虫歯(軟化象牙質)を除去していくと、第三象牙質の形成を伴って狭少になった歯髄腔の中の歯髄がまだ生きていることがわかります。術前の歯髄診断でも生活反応はありましたが、このような実際の状態をみると、歯髄診断の仕方も難しいなと思います。
症例6
歯と歯の間の虫歯(隣接面齲蝕)。これは、歯の”ヒビ”の隙間から生じた虫歯です。
症例7
上顎の第二小臼歯遠心隣接面の虫歯。症状が出る前に治療をすれば、治療する側もされる側も楽になります。
症例8
下顎左側第二小臼歯。大きな虫歯でしたが、神経を除去せずにこんなに綺麗に復活できました。見た目で判断することは厳禁です。やってみないとわからない事は多くあります。術後の歯髄診でも生活反応はもちろんあります。
症例9
メタルインレー下にはレジンの覆髄が施されていましたが、接着しておらず、ポロリと取れました。これが、2次齲蝕(治療後の虫歯の再発)の原因です。多量の軟化象牙質(虫歯)を除去していくと、歯髄腔(神経と血管が入っている部屋)まで紙一枚。うっすら赤い血流も確認できます。齲蝕除去中に口蓋側の咬頭が破折しましたので、グラスファイバーポストによって、生活歯の支台築造。神経も取らずに残せる歯は、本当に多くあります。
抜歯や抜髄と診断されても不思議ではない大きな虫歯も神経を取らずに残せる場合も多くあります。
しかしながら、このような状態になるまで放っておくことが、最大の問題ですので、毎日のご自身の歯磨きが最も重要です。
1,500ppmに近い濃度のフッ素配合歯磨剤やデンタルフロスを用いて、虫歯にならないよう、予防しましょう。